La donazione di sangue e plasma: un gesto semplice ma...
Istituita nel 2004 dall’OMS, la Giornata Mondiale del Donatore...
Il Sistema Trasfusionale italiano è organizzato in rete. Il coordinamento nazionale è in capo al Ministero della Salute che si avvale della Sezione Tecnica Trasfusionale del Comitato Tecnico Sanitario e del Centro Nazionale Sangue dell’Istituto Superiore di Sanità.
Il coordinamento regionale viene svolto dalle Strutture Regionali di Coordinamento identificate da ciascuna Regione e Provincia autonoma. I Servizi Trasfusionali, strutture ospedaliere dedicate alla gestione di tutte le attività trasfusionali, dalla donazione alla trasfusione, ne costituiscono gli effettori locali.
Tra i compiti dei Servizi Trasfusionali vi sono la raccolta del sangue intero e del plasma, la produzione degli emocomponenti a uso clinico (globuli rossi, piastrine, plasma) e l’invio del plasma alle industrie per la produzione di medicinali plasmaderivati (MPD). La raccolta di sangue e plasma si avvale della collaborazione delle Associazioni e Federazioni dei donatori volontari del sangue che concorrono ai fini istituzionali del Sistema Trasfusionale (1).
La donazione di sangue e plasma in Italia
 I dati sull’attività del Sistema Trasfusionale italiano degli ultimi anni restituiscono un quadro sostanzialmente incoraggiante ma non privo di criticità.
I dati sull’attività del Sistema Trasfusionale italiano degli ultimi anni restituiscono un quadro sostanzialmente incoraggiante ma non privo di criticità.
I donatori di sangue e plasma sono oltre 1.660.000. Negli ultimi anni a fronte di una crescita lieve del numero complessivo di donatori assistiamo a un progressivo aumento della loro età a cui non corrisponde un adeguato ricambio generazionale.
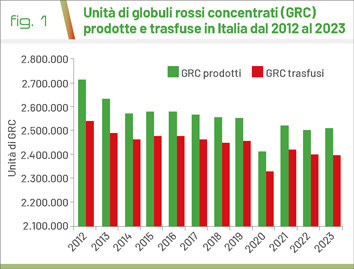
Nel 2023 le donazioni di sangue intero hanno consentito la produzione di 2.508.394 unità di globuli rossi concentrati (GRC) di cui 2.393.710 sono quelle trasfuse. Le donazioni stanno mostrando da anni un trend in calo, accompagnato anche da una diminuzione delle trasfusioni (Fig. 1).
Il nostro Sistema Trasfusionale è quindi autosufficiente per quanto riguarda il fabbisogno di GRC. Vanno tuttavia sottolineate alcune criticità:
 in alcuni periodi dell’anno, in particolare in estate, si verificano squilibri tra la produzione e la domanda di GRC
in alcuni periodi dell’anno, in particolare in estate, si verificano squilibri tra la produzione e la domanda di GRC- l’autosufficienza di alcuni Sistemi Trasfusionali regionali dipende dalla produzione eccedente di altre regioni
- la trasfusione di GRC si attesta su valori che sono tra i più elevati a livello europeo.
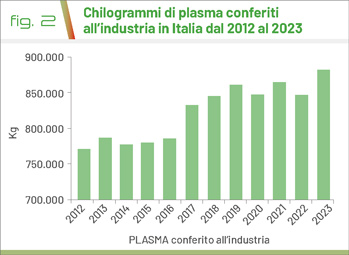
Nel 2023 è stata conferita alle industrie di plasmaderivazione la quantità record di 880.193 Kg di plasma. Pur mostrando un incoraggiante trend in crescita (Fig. 2), il plasma non è ancora sufficiente a soddisfare le richieste di MPD. Ciò costituisce un’importante criticità per i pazienti e per il Sistema Sanitario Nazionale, con un costo stimato solo per l’acquisto dei due principali MPD, l’albumina e le immunoglobuline, di circa 180 milioni di euro l’anno (2).
Uso terapeutico di emocomponenti ed emoderivati nelle malattie rare
Tra le malattie rare che possono richiedere cronicamente l’utilizzo di emocomponenti e di MPD si annoverano forme ereditarie come le emoglobinopatie, le immunodeficienze congenite e le malattie emorragiche congenite, e forme acquisite come le sindromi mielodisplastiche, le neuropatie disimmuni (quali la sindrome di Guillain-Barré, la polineuropatia cronica infiammatoria demielinizzante e la miastenia grave) e alcune vasculiti sistemiche.
Le malattie oncoematologiche e le emoglobinopatie costituiscono complessivamente le condizioni che comportano il maggior consumo di GRC, pari a circa un quarto di tutte le unità di GRC prodotte dai Servizi Trasfusionali italiani (3) e va inoltre considerato che, in seguito ai flussi migratori, il numero dei pazienti affetti da emoglobinopatia è in continuo incremento (4).
Questi ultimi pazienti sono particolarmente esposti al rischio di terapie trasfusionali sottodimensionate rispetto a quanto raccomandato dalle linee guida, in particolare durante i mesi estivi, quando si registra un calo delle donazioni, problema che è stato segnalato più volte dalle Associazioni dei pazienti al Ministero della Salute e al Centro Nazionale Sangue (2).
Per quanto riguarda le malattie rare che necessitano di MPD, la principale criticità è la mancanza di autosufficienza nella produzione di plasma e la conseguente dipendenza dal mercato internazionale.
In caso di carenze globali possono infatti verificarsi difficoltà nel garantire terapie salvavita per molti pazienti affetti da malattia rara. Di ciò risentono meno i pazienti affetti da malattie emorragiche congenite grazie al recente sviluppo di farmaci ricombinanti e di prodotti non sostitutivi.
La Giornata Mondiale del Donatore di Sangue
Istituita nel 2004 dall’Organizzazione Mondiale della Sanità in collaborazione con la Federazione Internazionale delle Organizzazioni di Donatori di Sangue (FIODS/FBDO), si celebra il 14 giugno, giorno di nascita di Karl Landsteiner, lo scienziato austriaco che nel 1900 descrisse per primo il gruppo sanguigno ABO ponendo le basi per la nascita della medicina trasfusionale (5).
La giornata è un’importante occasione per promuovere la donazione di sangue ed emocomponenti, un gesto semplice ma straordinario che genera terapie salvavita ancora oggi insostituibili, in particolare per molti pazienti affetti da malattia rara.
Bibliografia
- https://www.centronazionalesangue.it/ (visitato il 06/05/2024)
- https://www.centronazionalesangue.it/autosufficienza/ (visitato il 06/05/2024)
- Facco G, Bennardello F, Fiorin F, et al. SIMTI Study Group for Clinical Use of Blood in Italy. A nationwide survey of clinical use of blood in Italy. Blood Transfus. 2021;19(5):384-395.
- Russo G, De Franceschi L, Colombatti R, et al. Current challenges in the management of patients with sickle cell disease - A report of the Italian experience. Orphanet J Rare Dis. 2019;14(1):120.
- https://www.who.int/campaigns/world-blood-donor-day (visitato il 06/05/2024)